
307
Detección precoz
La gran mayoría de los CPNCP tiene una etapa pre-clínica
prolongada, por lo que desde hace años se ha estudiado la posi-
bilidad de utilizar estudios de imágenes para tamizaje. Estu-
dios realizados en los años 60 mediante radiografía de tórax
no demostró ser útil en disminuir la mortalidad por cáncer
pulmonar (58).
A partir de los años 90 se comenzó a realizar diferentes estu-
dios utilizando el TAC de Tórax para le detección precoz de
cáncer pulmonar. El Anti-Lung Cancer Association Project en
Japón, permitió pesquisar 11.5% cánceres versus 3.4% con
radiografía, el 71% de los tumores correspondían a etapas
tempranas (22). En Estados Unidos el
Early Lung Cancer
Action Project,
pesquisó 2.7% de cánceres pulmonares, de los
cuales 85% correspondía a etapa I (23). Estudios iniciales en
nuestro país con detección han demostrado cifras similares,
se pesquisa entre un 39 a 71% de NP de los cuáles entre 1.5 a
2.7% corresponden a CP (59-61).
Recientemente el
National Lung Screening Trial
permitió
demostrar claramente que el tamizaje con TAC de Tórax de baja
dosis es útil para la detección precoz de cáncer pulmonar. Este
estudio multicéntrico incluyó a 53.454 individuos mayores
de 55 años con gran carga tabáquica (más de 30 paquetes/
año); obteniendo una reducción en la mortalidad por cáncer
pulmonar de 20% en los individuos seguidos con TAC de Tórax
en relación a los seguidos con Radiografía de Tórax (15).
En base al NLST y resultados pre-eliminares del estudio NELSON, se
ha empezado a recomendar el uso del TAC de Tórax para la detec-
ción precoz de cáncer pulmonar en poblaciones de alto riesgo
(38, 50, 62-64). Sin embargo han aparecido varios problemas
además del aspecto económico de un tamizaje con TAC.
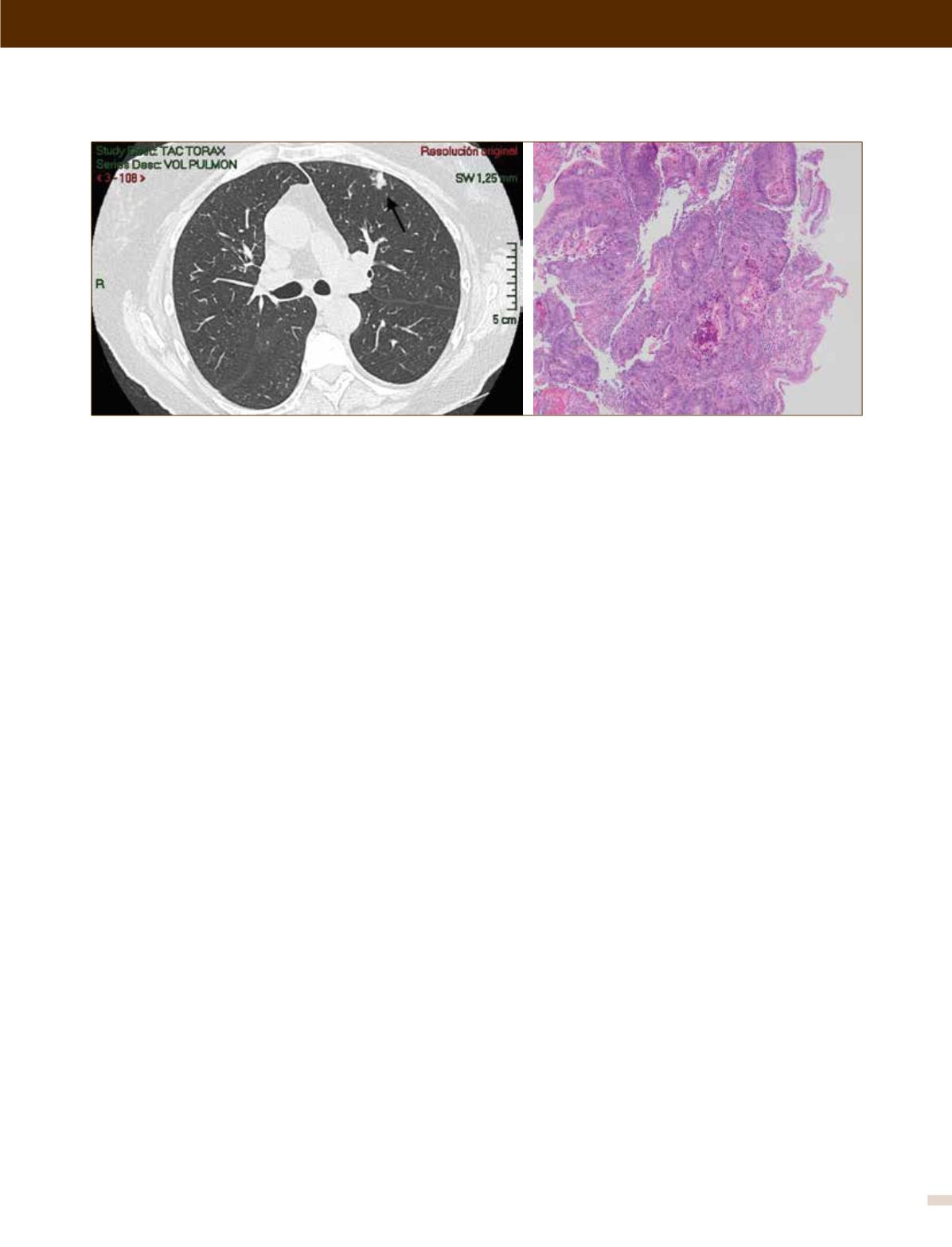
FIGURA 6. Nódulo con componente sólido cercano al 90% de 14mm: Adenocarcinoma Invasor
Se detecta un número muy importante de nódulos (15,
21-23,59-64), de los cuales sólo un baja proporción corres-
ponden a cánceres pulmonares, es decir un importante número
de falsos positivos (94.5% en el NLST y 59.4% en los resultados
iniciales del estudio NELSON) y existen riesgos potenciales
asociados al estudio de estos: radiación acumulada y los falsos
positivos que necesitarán biopsias y/o cirugías potencialmente
evitables (38, 50, 64, 65).
Además se pesquisan nódulos de diferentes tipos (sólidos, VE y
mixtos) con diferentes tamaño, tiempo de duplicación y riesgo
de malignidad. Lo que requiere de diferentes y complejos proto-
colos de estudio diagnóstico y seguimiento aún en desarrollo.
Ejemplo de estos protocolos de estudio de NP son las guías
desarrolladas por la
American Cancer Society
(ACS), la
National
Comprehensive Cancer Networ
k (NCCN), el
American College of
Chest Physicians (ACCP),
y la
American Society of Clinical Oncology
(ASCO) (4-7).
En general el tamaño, tipo de nódulos y comportamiento en el
tiempo son las variables más importante a considerar. Además
es importante el riesgo de desarrollar cáncer pulmonar de cada
sujeto (carga tabáquica, edad, antecedentes de cáncer fami-
liares, exposición a carcinógenos, etc.).
Nódulos sólidos menores a 4 mm sólo requieren un seguimiento
en 12 meses, en cambio nódulos mayores de 8 mm requieren
un nuevo TAC en 3 meses o un TAC con contraste (para ver el
refuerzo en UH), PET/CT o biopsia. Los nódulos de tamaño inter-
medio requieren seguimiento a diferentes intervalos. Si un
nódulo sólido permanece estable por un período de 2 años se
considera benigno (4-7, 39, 49, 50, 54, 63).
Las lesiones en VE corresponden en mucho casos a lesiones infla-
matorias por lo que se recomienda un TAC inicial a los 3 meses,
[Nódulos Pulmonares - Dr. José Miguel Clavero R.]









