
686
ENFOQUE COSTO-EFECTIVIDAD
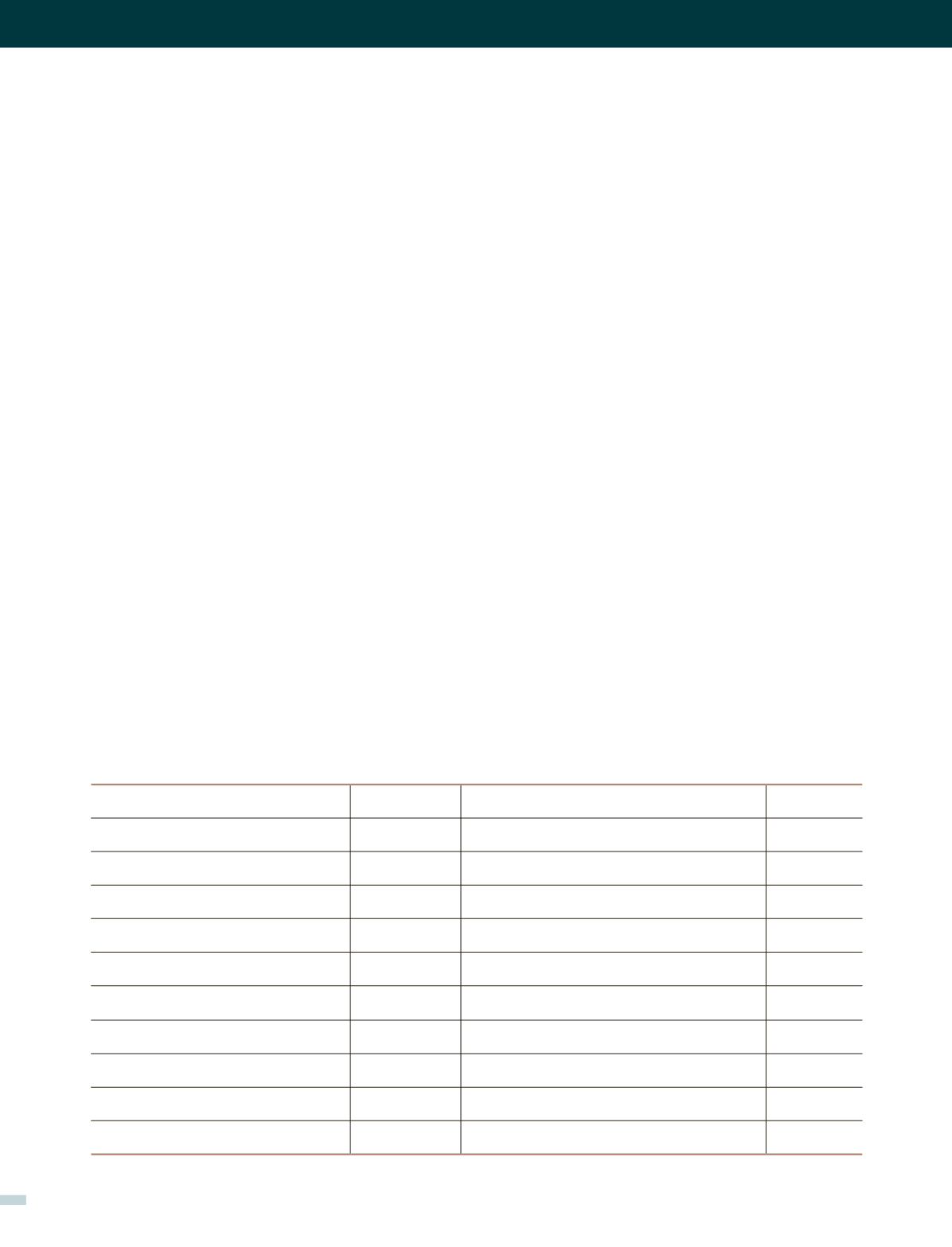
La CMA ha mostrado ser más costo-efectiva y segura que
la cirugía con hospitalización, cuando se siguen en forma
estricta las guías y recomendaciones al respecto (Tabla 3).
Si bien la incidencia de complicaciones relacionadas a la CMA
es muy baja, existen otros indicadores clínicos que le son
propios, como el
Índice de Reingresos
(se acepta hasta un
2%), que es el paciente que fue dado de alta y regresó poste-
riormente al hospital; o el
Índice de Hospitalización,
que
se refiere al paciente que no pudo ser dado de alta a pesar
de que estaba programado para ello (hasta un 6%) (2). Existen
otras complicaciones menores, como dolor, náusea y somno-
lencia que pueden retrasar el alta en este tipo de pacientes
(21).
Si se detecta aumento en estos indicadores, entonces debe
revisarse el proceso de atención implementado.
Existen reportes de ahorro de costos para las instituciones
que van desde un 25% hasta cerca de un 65% comparado
con cirugía tradicional solamente por el hecho de no tener
que utilizar la cama hospitalaria, pero se producen además
una serie de otras economías de escala al optimizar el uso de
los pabellones quirúrgicos y al re-destinar la cama a un uso
alternativo.
Otras ventajas son (22,23):
- Menor tiempo de estadía hospitalaria,
lo que permite a
la institución poder programar más pacientes, reducir las listas
de espera quirúrgicas y eventualmente ocupar las camas libe-
radas con los pacientes que si requieran ingreso, como puede
ser cirugía de cáncer, protésica, urgencias etc.
- Uso más eficiente de los pabellones,
por las cirugías más
cortas y porque cuando se implementan programas de CMA
disminuyen las suspensiones y cancelaciones de casos. Deja de
ocurrir la situación en que un paciente no se opera porque no
tiene cama asignada previamente, situación común de observar
en Instituciones con alta presión asistencial (10,24,25).
- Existe un beneficio indirecto a la sociedad en su conjunto,
ya que usualmente los pacientes están menos tiempo ausentes
de sus actividades normales, lo que les permitiría volver antes a
trabajar.
Ha existido controversia respecto al hecho de la posible transfe-
rencia de responsabilidad o costo hacia el paciente por el hecho
de continuar el postoperatorio en domicilio. Es muy importante
señalar que un programa de CMA debe incluir un sistema de
monitoreo continuo vía telefónica de los pacientes post-ope-
rados y explicarles que serán contactados por parte de miem-
bros del equipo quirúrgico en forma regular durante su reposo.
Los pacientes además podrán comunicarse fácilmente con sus
tratantes en caso de ser necesario e incluso el programa puede
incluir visitas a domicilio por parte del equipo de salud (26).
[REV. MED. CLIN. CONDES - 2017; 28(5) 682-690]
Fuente
País
Procedimiento
Ahorro de
Costos
Heath et al. 1990
Reino Unido Laparoscopías, artroscopías. Quistectomías
49–68%
Arregui et al. 1991
EE.UU.
Colecistectomía Laparoscópica
46%
Mitchell and Harrow 1994
EE.UU.
Herniorrafia Inguinal
36%
Kao et al. 1995
EE.UU.
Artroscopía Rodilla
58%
Mowschenson and Hodin 1995
EE.UU.
Tiroidectomía & Paratiroidectomía
30%
Van den Oever and Debbaut 1996
Bélgica
Herniorrafia Inguinal
43%
Zegarra et al. 1997
EE.UU.
Colecistectomía Laparoscópica
25%
Levy and Mashoof 2000
EE.UU.
Cirugía de Hombro
56%
Kumar et al. 2001
Reino Unido Reparación Ligamento Cruzado Anterior
20–25%
Rosen et al. 2001
EE.UU.
Colecistectomía Laparoscópica
11%
Lemos et al. 2003
Portugal
Ligadura Tubaria
62.4%
TABLA 3. PORCENTAJE DE AHORRO DE COSTOS REPORTADOS EN LA LITERATURA PARA DIFERENTES
PROCEDIMIENTOS QUIRÚRGICOS. CIRUGÍA AMBULATORIA COMPARADA CON CIRUGÍA CON HOSPITALIZACIÓN
















