
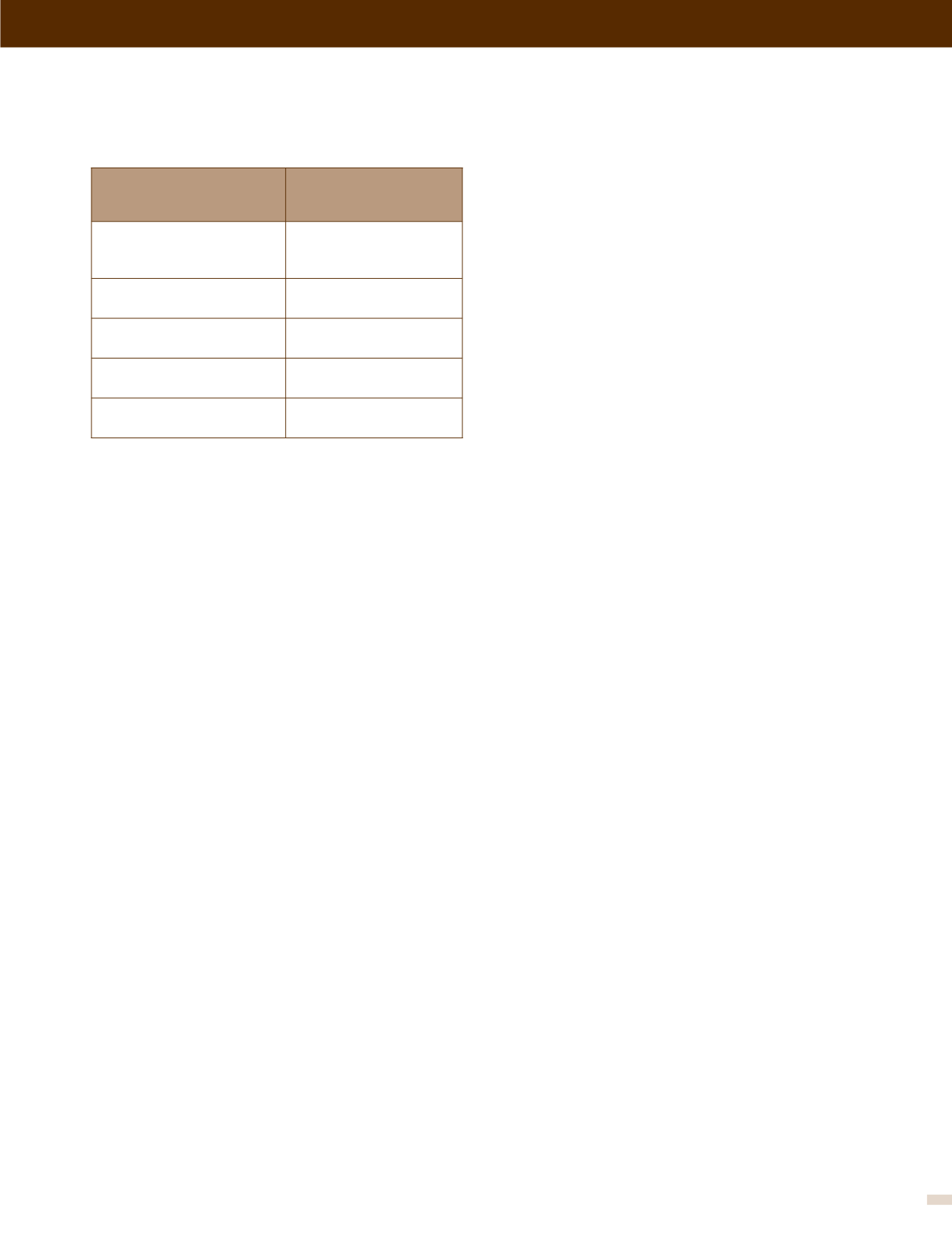
269
[ASMA SEVERA EN ADULTOS: ENFOQUE DIAGNÓSTICO Y TRATAMIENTO - Dra. Paulina Barría P. y cols.]
EVALUACIóNDIAGNÓSTICAYDELASCOMORBILIDADES
EN EL PACIENTE CON ASMA SEVERA
En la
historia clínica
se debe enfatizar en algunos elementos
que pueden ser de ayuda diagnóstica, como la caracterización
de los síntomas típicos de asma (disnea, tos, expectoración,
sibilancias, sensación de opresión torácica) y de otros síntomas
que pueden orientar a otros diagnósticos (disfonía o ronquera,
esputo en gran cantidad, síntomas constitucionales o la falta
de mejoría con terapia antiasmática). Si los síntomas se inician
luego de una infección respiratoria, pueden orientar a una
bronquiolitis o la presencia de bronquiectasias si el paciente ha
presentado infecciones recurrentes o un episodio de neumonía
previa. El inicio de los síntomas en la edad precoz sugiere una
asociación más frecuente con atopia, a diferencia del asma de
inicio tardío en el adulto que puede ser más severa y con menos
asociación a alergias. Síntomas nocturnos o durante el sueño se
pueden relacionar a reflujo gastroesofágico o apnea del sueño.
En el
examen físico
se debe incluir la evaluación de la vía
aérea alta (obstrucción nasal, poliposis, sinusitis, rinitis alér-
gica), examen del cuello (bocio, adenopatías, masas, desviación
de la tráquea), examen cardiopulmonar completo (sibilancias
difusas o localizadas, crepitaciones basales o localizadas, signos
de insuficiencia cardiaca o hipertensión pulmonar), examen de
la piel y fanéreos (estigmas de vasculitis, sarcoidosis, dermatitis
atópica, acropaquia).
En la
evaluación de la función pulmonar es
recomendable
realizar estudios complementarios a la espirometría con bron-
codilatador: curva flujo-volumen, volúmenes pulmonares, capa-
cidad de difusión demonóxido de carbono (
diffusing capacity factor
of the lung for carbon monoxide, DLCO
) y estudio de la fuerza
muscular inspiratoria y espiratoria (presión máxima inspiratoria
o PIM, presión máxima espiratoria o PEM). La confirmación del
diagnóstico de asma se basa en la demostración de una limita-
ción del flujo espiratorio con respuesta significativa al bronco-
dilatador; sin embargo actualmente se acepta que la presencia
de hiperreactividad bronquial (mediante flujometría seriada en
al menos dos semanas con una variabilidad del peak del flujo
espiratorio
>
20% o por test de provocación bronquial) puede
ser compatible con el diagnóstico de asma. En los pacientes
que presentan limitación de los flujos espiratorios sin cambio
significativo con broncodilatador se puede explorar si existe
reversibilidad luego de una prueba esteroidal oral (prednisona
40 mg al dia por 14 a 21 días) o alternativamente con CSI en
dosis muy altas (fluticasona 1500 a 2000 mcg al día en 3 a 4
tomas al día, por 3 a 4 semanas), para luego repetir la espiro-
metría (5). La limitación persistente de los flujos espiratorios
se puede observar en casi la mitad de los pacientes con asma
severa (6). El atrapamiento aéreo es frecuente en pacientes
con asma severa y se puede detectar en los volúmenes pulmo-
nares como aumento del volumen residual y de la capacidad
pulmonar total. La DLCO es normal o incluso se puede encon-
trar aumentada en asma severa, a diferencia de las enferme-
dades del intersticio o compromiso del parénquima pulmonar
en que se observa una disminución de la DLCO.
El estudio de la
inflamación
de
la
vía
aérea
es un aspecto
relevante en asma severa, donde la eosinofilia en esputo
inducido (
>
3%) sería un predictor de respuesta a esteroides,
por lo que se ha planteado que la terapia ajustada según la
celularidad en el esputo tendría mejores resultados en el
manejo de estos pacientes (7), sin embargo existe contro-
versia de la real utilidad en la practica clínica (3,8). El predo-
minio de neutrófilos en el esputo en asma severa se debe
a una inflamación por mecanismos no bien conocidos. El
mecanismo de la neutrofília es complejo y podría estar a
asociado a una vía inflamatoria no-Th2, con aumento de la
expresión de genes de interleukina 1 (IL-1), factor de necrosis
tumoral-alfa (TNF-alfa) (11), colonización por bacterias (12) y
ciertas alteraciones en la fagocitosis (13), por lo que algunos
estudios proponen usar macrólidos en baja dosis y por tiempo
prolongado en pacientes con asma severa no-eosinofílica
para reducir las exacerbaciones (14). En general, se sugiere el
estudio de esputo en pacientes con eosinofilia persistente y
exacerbaciones frecuentes, sin embargo a pesar del potencial
uso clínico de esta técnica requiere de personal entrenado
para el análisis de la muestra, por lo que se recomienda por
el momento realizar en centros de investigación clínica (3).
El análisis de oxido nítrico
en aire exhalado es una medi-
ción no invasiva disponible en la práctica clínica, sin embargo
no se ha demostrado su utilidad en el diagnóstico y segui-
miento de los pacientes adultos con asma severa (3).
tabla 2. Dosis de corticoide inhalado (CSI)
en pacientes adultos
IPS: inhalador en polvo seco; CFC: clorofluorocarbono; IDM: inhalador en
dosis medida; HFA: hidrofluoroalcanos. Adaptado de (3).
Corticoide inhalado Dosis de corte en
ug/día
Beclometasona
dipropionato
≥
1000 (IPS o CFC en IDM)
≥
500 (HFA en IDM)
Budesonida
≥
800 (IDM o IPS)
Ciclesonida
≥
320 (HFA en IDM)
Fluticasona propionato
≥
500 (HFA en IDM o IPS)
Mometasona furoato
≥
800 (IDM o IPS)









