592
utilizando un bisturí de punta convencional. La inyección
en la submucosa es un paso clave para separar la mucosa
de la capa muscular, permitiendo una directa y clara visua-
lización de la submucosa y de la línea de corte. Aunque el
Glicerol (Chugai Pharmaceutical Co., Tokio, Japón) (32) y
otras soluciones más viscosas como la salina hipertónica
y el sodio hyaluronate 0,4% (33) se han reportado como
útiles, nosotros recomendamos una solución de bajo costo
compuesta por: 500 mL de solución salina normal, adre-
nalina 1:500.000 y 4 ml de índigo carmín 0,25%. Después
de una generosa inyección en la submucosa, se realiza un
pre-corte de la mucosa de 3 mm de longitud, utilizando un
bisturí de punta convencional y a 5 mm aproximadamente
por fuera de los puntos de marcación. Se pueden realizar
uno o varios pre-cortes según la preferencia y habilidad
del endoscopista. El pre-corte tiene riesgo de perforación
cuando la inyección en la submucosa es inadecuada o se
aplica excesiva tensión sobre la pared. La incisión circun-
ferencial separa el tumor del tejido sano, exponiendo la
capa submucosa. Con la lesión en plano horizontal, lo más
recomendado es iniciar de distal a proximal. La disección
de la submucosa separa el tumor de la pared gástrica,
dejando la capa muscular expuesta. Se requiere un ajuste
adecuado del sistema de electrocoagulación para realizar
un adecuado corte, y reducir el riesgo de perforación y
hemorragia. Usando el ERBE ICC-200, nosotros recomen-
damos Endo-corte 80 Watts para la disección submucosa,
y Coagulación 40 Watts para la hemostasia. Después de
terminar la resección del tumor, se recomienda hemostasia
cuidadosa y coagulación de vasos visibles. Para facilitar un
adecuado análisis histopatológico, el espécimen antes de
su inmersión en formalina debe ser estirado sin dobleces,
inspeccionado para la presencia de todos los puntos de
marcación perilesional y finalmente, fijado en una lámina
de icopor o corcho.
Técnica de levantar y cortar
Esta técnica descrita por Tada et al., es un procedimiento
relativamente sencillo, pero requiere un endoscopio doble
canal (20). Después de marcar alrededor de la lesión e
inyectar en la submucosa, tanto el asa de polipectomía
como la pinza de biopsia, son avanzados a través de los
canales del endoscopio. Después de levantar la lesión con
el fórceps de biopsia, el asa se coloca cuidadosamente alre-
dedor de la lesión, intentando que todas las marcas queden
dentro del asa. El asa es liberada y por último, se realiza una
polipectomía estándar (Figura 6). Limitaciones: requiere un
endoscopio de dos canales y por tanto dos operadores. Se ha
reportado una alta frecuencia de resecciones incompletas.
Mucosectomía simple
Es una técnica sencilla y de uso frecuente, que no requiere
endoscopio de dos canales. Los pasos de esta técnica incluyen
marcación peri-lesional, inyección en la submucosa y polipec-
tomía estándar. Al no utilizar ligadura ni capuchón, esta técnica
produce una alta frecuencia de resecciones incompletas y
como consecuencia, no curativas. Limitaciones: es general-
mente insuficiente lesiones menores a 15 mm; las lesiones con
fibrosis en la submucosa no levantan bien y así la probabilidad
de resección incompleta y/o perforación es mayor.
Disección endoscópica de la submucosa
Esta técnica mínimamente invasiva, ha revolucionado el
manejo del CGT (23, 26) y sus pasos incluyen marcación
perilesional, precorte, incisión circunferencial, disección
submucosa, hemostasia y fijación del espécimen (18, 21)
(Figura 7). Brevemente, el margen de la lesión es identifi-
cado usando índigo carmín 0,25%, luego se marca el perí-
metro de la lesión a una distancia de 4 a 5 mm del borde
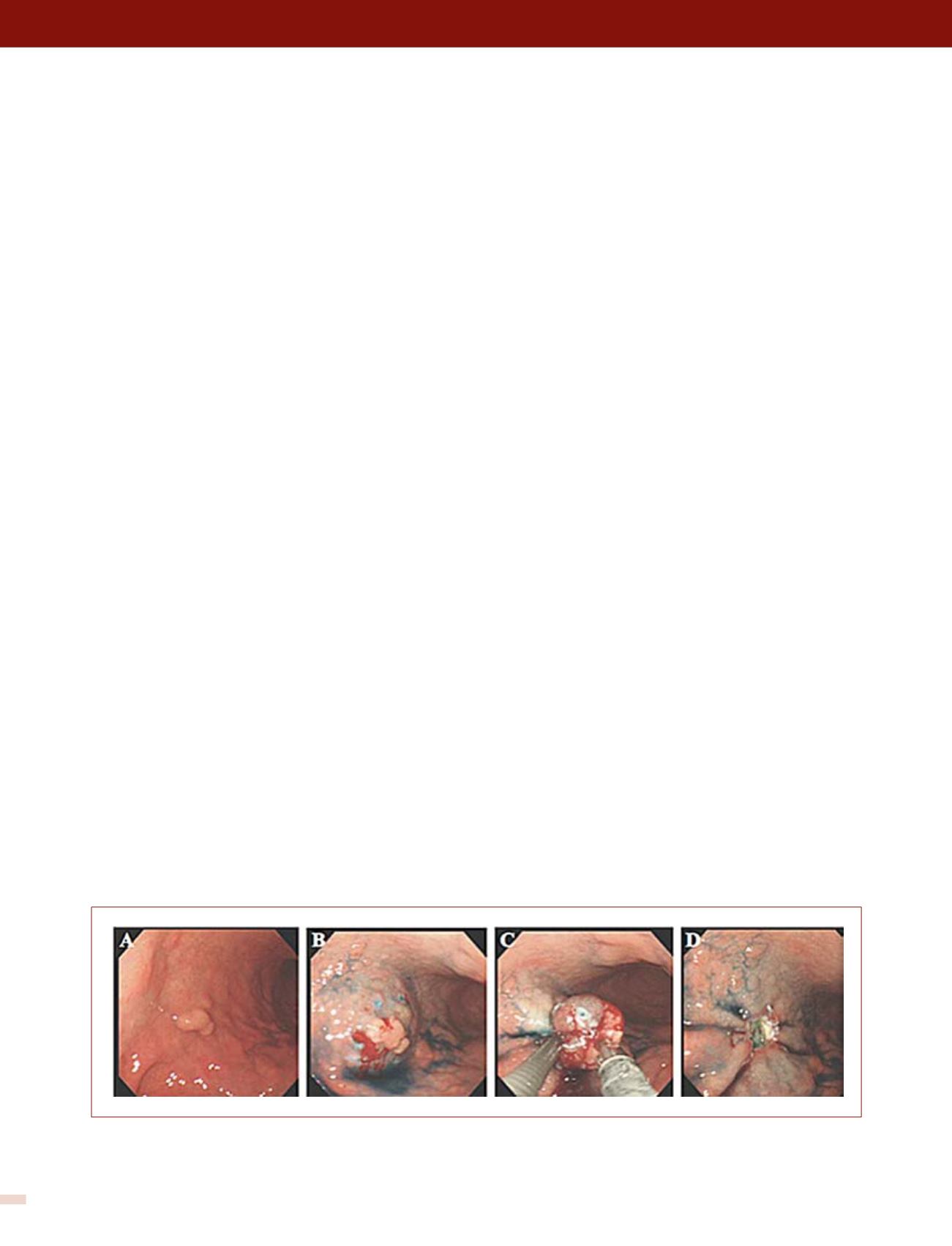
FIGURA 6. Técnica de strip biopsy
A. Lesión superficial levantada tipo Is localizada en tercio distal de cuerpo gástrico, cara anterior. B. Marcación e inyección en la submucosa con SSN.
C. Tracción con el fórceps y cierre del asa de polipectomía. D. Área post resección.
[REV. MED. CLIN. CONDES - 2015; 26(5) 586-599]








