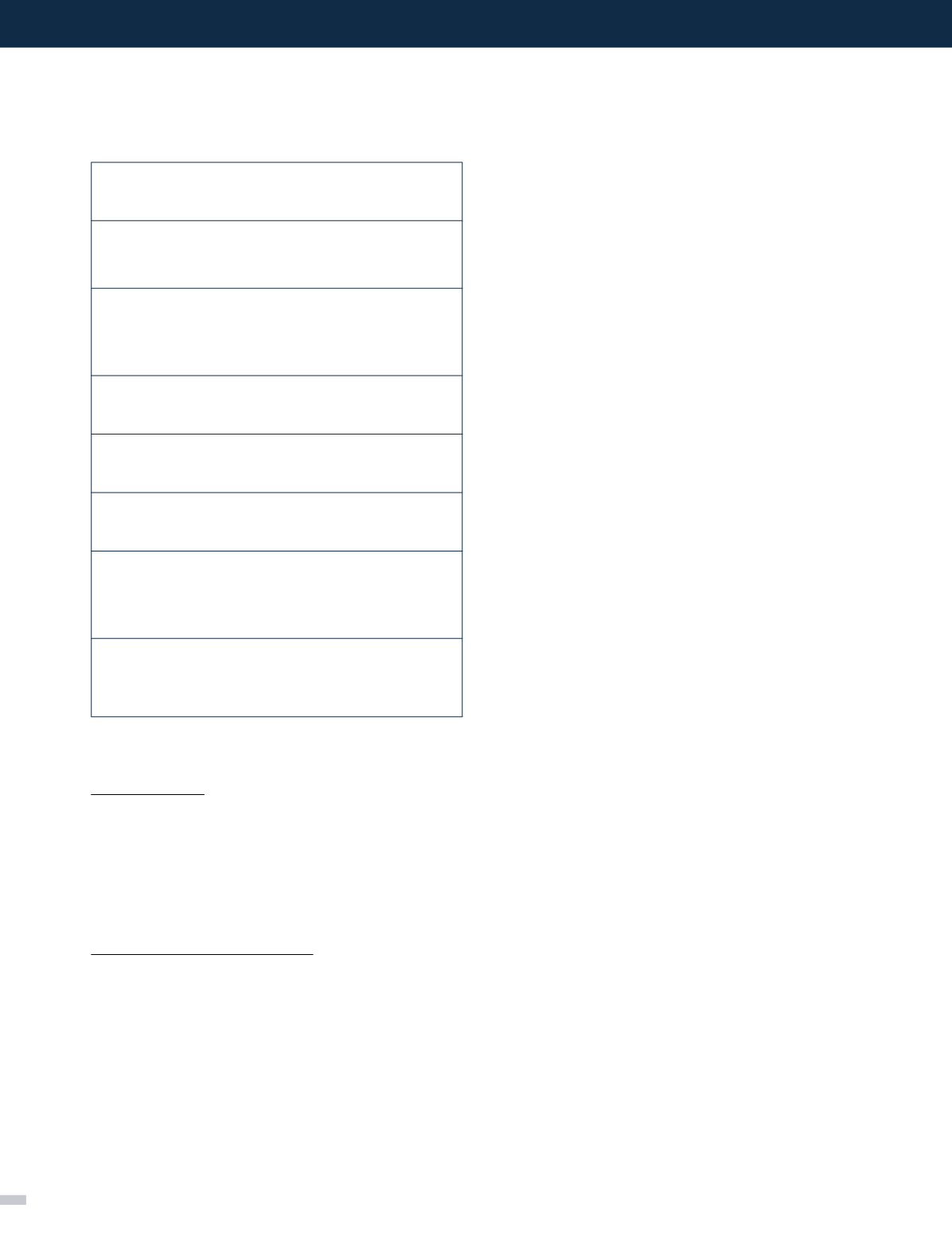
174
en la insulinosensibilidad y previene desenlaces clínicos. En
los estudios para prevención de DM 2, el aporte de grasas
saturadas era
<
10% de las calorías dietarias, y fue el cambio
dietario más importante asociado al éxito de la intervención.
Por otro lado, la reducción de los niveles séricos de colesterol
LDL secundaria a esta indicación es recomendable para
individuos con riesgo cardiovascular. Con respecto a las
otras grasas dietarias, las monoinsaturadas mejoran la
insulinosensibilidad y tienen un efecto modesto en el perfil
lipídico (reducen el colesterol LDL y triglicéridos y elevan el
colesterol HDL). Este tipo de grasas se encuentra en paltas,
aceitunas, frutos secos y aceite de oliva. Dietas caracterizadas
por alto aporte de grasas monoinsaturadas se traducen en
una mejoría de la insulinosensibilidad en comparación a un
empeoramiento para aquellas con alto aporte de saturadas
(16). Se puede obtener un efecto similar reemplazando la
grasa saturada por poliinsaturada, aunque con menor impacto
sobre RI y lípidos. El aporte de omega 3 (a través de la dieta y
no en suplementos) es importante por su efecto reductor en
triglicéridos y parámetros inflamatorios.
b. Carbohidratos (CHO):
Este aspecto tiene puntos de alta
controversia.
b.1. Cantidad de CHO:
La utilización de dietas con bajo aporte
de CHO (
<
40% de las calorías totales diarias) ha demostrado
mayor baja de peso a corto plazo en comparación a dietas
estándar o con bajo contenido de grasas. Existe evidencia de sus
beneficios a nivel de objetivos intermedios como reducción de
la glicemia, insulinemia, niveles de transaminasas, triglicéridos
y parámetros inflamatorios. Paralelamente, aumenta los
niveles de adiponectina y colesterol HDL. Sin embargo,
al comparar la baja de peso a largo plazo con dieta baja en
grasas o mediterránea, la magnitud es similar. Por otro lado,
no existen estudios que avalen su uso en desenlaces clínicos
mayores como prevención de DM o eventos cardiovasculares.
b.2. Indice glicémico (IG):
Probablemente el aspecto más
controversial. Categoriza a los alimentos que contienen CHO
según su capacidad de incrementar los niveles de glicemia (e
indirectamente de insulinemia). Se determina comparando un
alimento determinado con uno de referencia en condiciones
isoglucídicas. Se agrupan en 3 categorías: alto, intermedio
y bajo. Su medición presenta gran variabilidad inter e
intraindividual y depende del tipo de comida donde el alimento
es incluido, es decir, un alimento de alto IG puede disminuir su
valor al ser incluido en una comida mixta que contenga fibra.
Su implementación es compleja y en ocasiones su costo puede
resultar elevado. Debe diferenciarse de “carga glicémica”
(CG) que representa el impacto de una porción habitual de
un alimento con un determinado IG (17). Al respecto, un
metanálisis reciente describe una asociación entre la CG y el
riesgo de DM 2.
1. La reducción del sobrepeso y la actividad física regular
son la medidas más importantes.
2. Es probable que la restricción de grasas saturadas sea el
aspecto más importante en los cambios dietarios. En lo
posible deben ser reemplazadas.
3. Las dietas bajas en carbohidratos y las basadas en el
índice glicémico, son útiles en objetivos intermedios,
pero su efectividad en desenlaces clínicos no ha sido
demostrada.
4. El alto consumo de fructosa se asocia a la presencia de
RI, por lo que su ingesta debe ser moderada.
5. La dieta mediterránea es una excelente opción para
pacientes de alto riesgo cardiovascular y metabólico.
6. En pacientes normopeso la actividad física es primordial
y supera en efectividad a los cambios dietarios.
7. Con respecto al ejercicio, la recomendación es 150
minutos de actividad aeróbica semanal, idealmente
asociada a 2 a 3 sesiones semanales de actividad
anaeróbica de corta duración.
8. El ejercicio interválico y de alta intensidad es útil
en objetivos intermedios, pero su efectividad en
desenlaces clínicos no ha sido demostrada.
Tabla 2. Conceptos básicos sobre las medidas no
farmacológicas
Intervención dietaria
1. Ajuste calórico
El aporte diario de calorías dependerá del estado nutricional
y la actividad física realizada. Para promover pérdida de peso,
se recomienda una reducción del aporte calórico en 500 a
1.000 cal/día con respecto a las necesidades energéticas. Esta
restricción permite una baja de peso de 0.5 a 1 kg. por semana
hasta la estabilización.
2. Proporción de macronutrientes
a. Grasas:
Dada su alta densidad energética, su aporte
dentro de la dieta debe ser prudente, siendo recomendable
no superar más del 30% de las calorías totales diarias. No ha
logrado demostrar un efecto independiente en RI ya que en la
mayoría de los estudios su restricción se asocia a disminución
de peso. En general, aportes menores al 40% de las calorías
dietarias no afectan la insulinosensibilidad. Por otro lado, la
influencia del tipo de grasa predominante en la dieta sí ha
sido establecida. Existe evidencia de que la grasa saturada y
trans
aumentan la RI y que su restricción favorece una mejoría
[REV. MED. CLIN. CONDES - 2016; 27(2) 171-178]








