
384
Clínicamente se presenta con un síndrome de hipertensión
intracraneal asociado a síndrome cerebeloso de línea media
o hemisférico. Puede existir compromiso de pares craneales
bajos por infiltración del piso del cuarto ventrículo. Ocasio-
nalmente puede presentarse como hemorragia tumoral,
por ser un tumor vascularizado. Es el tumor que con más
frecuencia puede dar metástasis espinales o supratento-
riales por siembra subaracnoidea. Alrededor de un tercio
tiene metástasis de las leptomeninges y menos del 10%
metástasis extracraneales.
El tratamiento es quirúrgico. Se complementa con quimio-
terapia y radioterapia craneoespinal. Se realiza estudio
postoperatorio con RM cerebral y espinal para evaluar grado
de resección tumoral y presencia de metástasis, la biopsia
definitiva con su estudio molecular permitirá diseñar un
tratamiento complementario óptimo con radioterapia y/o
quimioterapia.
El Meduloblastoma es un tumor que tiende a recurrir con
frecuencia, con un 70% dentro de los dos primeros años y
con mayor frecuencia en la misma fosa posterior. La sobre-
vida es mala en general, siendo un 50 a 70% a los cinco años
y de un 40 a 50% a los diez años. Clásicamente se conside-
raban factores de mal pronóstico: la edad menor de tres años,
presencia de metástasis y un volumen tumoral remanente
importante posterior a la cirugía, pero actualmente con la
caracterización por subgrupos moleculares se puede anticipar
con mucha mayor precisión el comportamiento biológico del
tumor y por lo tanto, definir una mejor terapia y pronóstico.
Ependimoma
El ependimoma representa el 10 a 15% de los tumores de
la fosa posterior, es el tercer tumor más frecuente en la
infancia, su grado de malignidad (18) se asocia a la edad
del niño. En menores de 3 años se observa principalmente
la variedad anaplásica, por el contrario, en niños mayores
de 10 años hay una mayor frecuencia de la variedad bien
diferenciada.
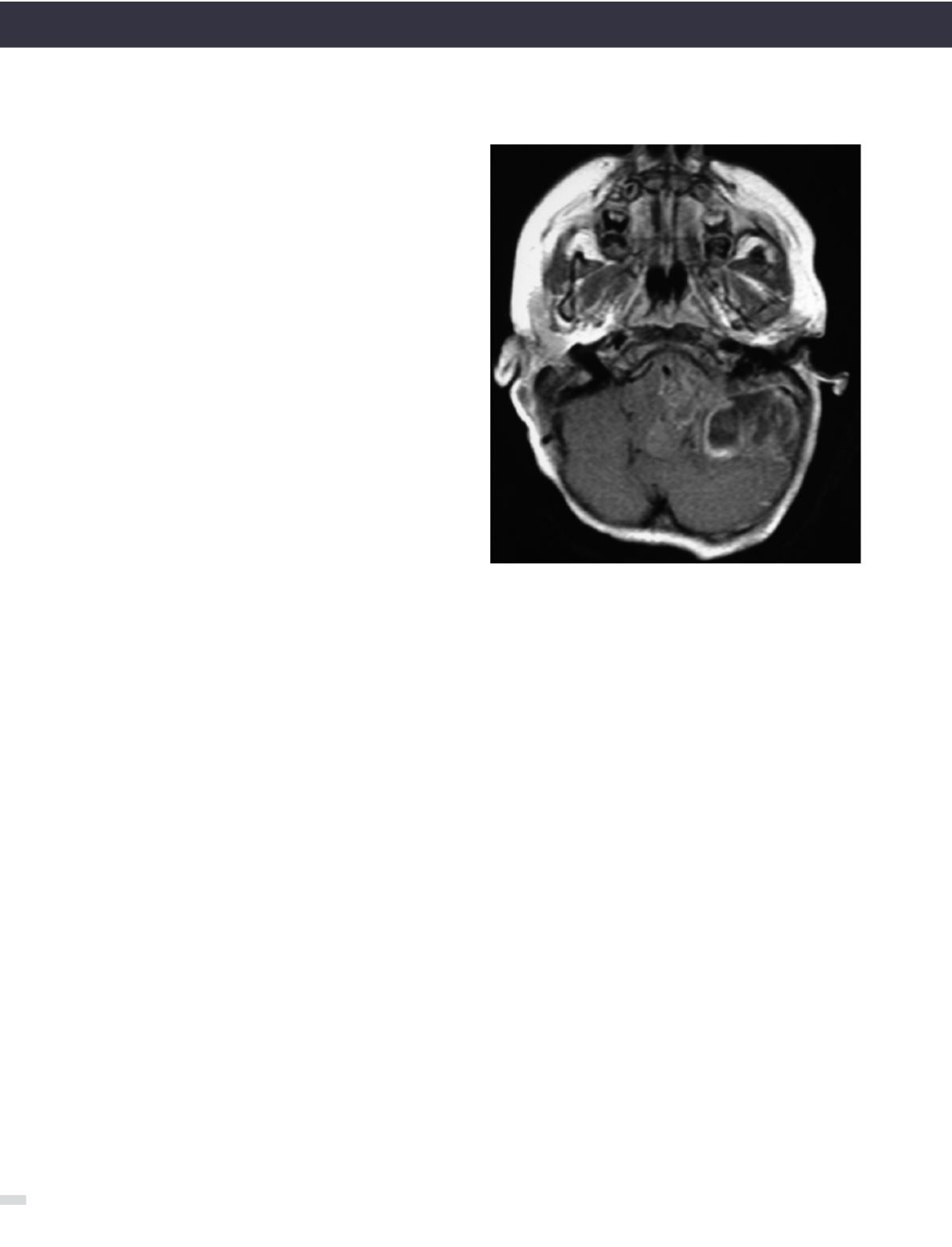
Es un tumor que se origina en las paredes del epéndimo
del 4° ventrículo, es polilobulado, invade progresivamente
el espacio subaracnoídeo extendiéndose hacia el ángulo
pontocerebeloso y el canal raquídeo cervical (Figura 6).
El modo de presentación clínica es dependiente de la edad.
En el lactante se presentará como una hidrocefalia de evolu-
ción rápida, en el niño mayor, el cuadro clínico se instalará
más lentamente, con vómitos aislados, signos cerebelosos
leves a moderados y una hipertensión endocraneana tardía.
Es de una gran heterogeneidad en su edad de presentación,
localización, grado histológico y comportamiento clínico.
Su genoma también es heterogéneo y diferentes estudios
han mostrado cohortes de tumores con frecuentes altera-
ciones cromosómicas y otros con un genoma balanceado.
La caracterización genética ha permitido definir distintas
subclases según ARNm característico. Witt et al. han descrito
dos subgrupos diferentes en dos series independientes de
tumores de fosa posterior. Denominados subgrupos A y B, el
subgrupo A incluye solo ependimomas de fosa posterior y el
subgrupo B incluye ependimomas de fosa posterior y espi-
nales. Los pacientes del subgrupo A son menores (mediana
2.5 años) con tumores localizados en forma lateral y con
un genoma balanceado. Tienen mayor incidencia de recu-
rrencia, metástasis y se asocian a un peor pronóstico.
Los pacientes del subgrupo B son mayores (mediana 20
años), con tumores de la línea media y alto porcentaje de
variabilidad genética, incluyen diferentes anomalías cito-
genéticas como pérdida de cromosoma 1, 2, 3, 6, 8, 10,
14q, 17q, 22q, y ganancia en cromosomas 4, 5q, 7, 9, 11,
12, 15q, 18, 20, and 21q, estos pacientes tienen un mejor
pronóstico de sobreviva (19,20) (Tabla 2).
Las neuroimágenes son fundamentales en la identificación
y caracterización de los ependimomas de fosa posterior,
tanto en el diagnóstico, planificación prequirúrgica, y
evaluación del tratamiento con el grado de resección post
operatorio y eficacia de la radioterapia y quimioterapia.
La imagen de resonancia magnética (RM) y la tomografía
FIGURA 6. EPENDIMOMA
[REV. MED. CLIN. CONDES - 2017; 28(3) 378-391]
















