102
J.M. Aguilar
Jiménez
et al.
/ Cir Cardiov. 2016;
23(2)
:101–103
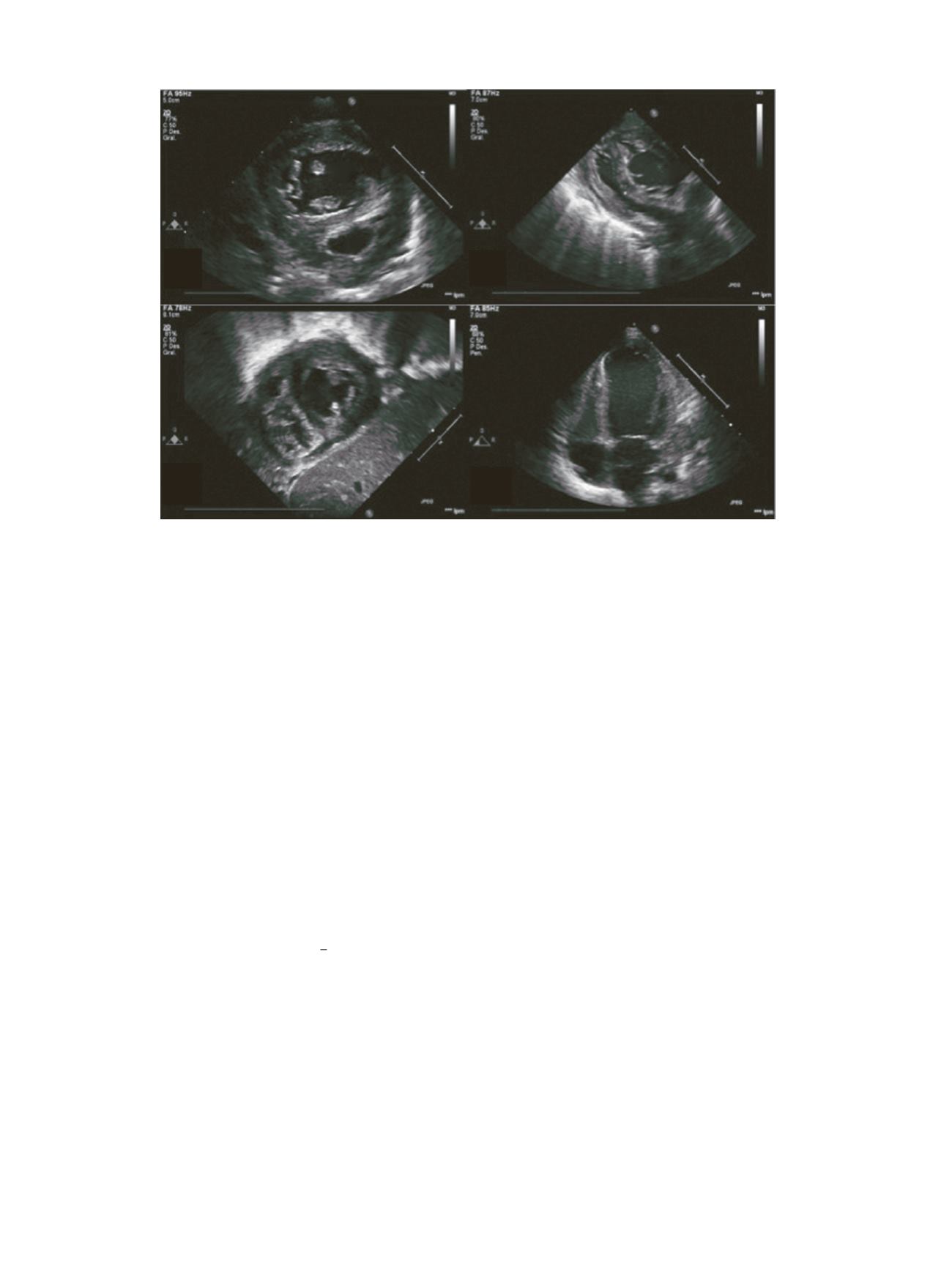
VD
VD
VI
VI
VI
VI
VD
VD
A
B
C
D
Figura
1.
A)
Paraesternal
eje
corto
prequirúrgico.
Aumento
de
presión
en
el
VD.
Tabique
interventricular
tipo
iii
.
B)
Paraesternal
eje
largo
prequirúrgico.
VI
colapsado.
C) Subcostal
corto posquirúrgico. Morfología normal del VI. D) Apical 4
cámaras posquirúrgico
con disfunción
VI
severa.VD: ventrículo derecho; VI: ventrículo
izquierdo.
el VI valorado en plano paraesternal eje corto) y
las siguientesmedi-
das
indexadas por
superficie
corporal: masa ventricular
izquierda:
15,7 g/m
2
:
volumen
VI:
11,9ml/m
2
;
relación masa/volumen:
1,3
(
fig.
1
A
yB,
vídeos
1
y
2
disponibles
en
el material
adicional
de
la
versión electrónica del artículo).
Se
decide
posponer
la
cirugía
de
switch
arterial
por
infarto
en
territorio
de
la
cerebral media
izquierda
y
enterocolitis
necroti-
zante objetivadas al
ingreso.
Por
episodios
de
desaturación
extrema
y
sospecha
de mezcla
insuficiente
a
nivel
auricular
se
decide
realizar
atrioseptostomía
quirúrgica bajo
circulación extracorpórea.
Se
decidió
no
realizar
la
reparación
en
este momento
por
el
riesgo
de
empeoramiento
de
los
cuadros
de
infarto
cerebral
y
enterocolitis
necrotizante
durante
una
circulación
extracorpórea
más prolongada
y
la posibilidad de necesidad de
ECMO
en
el pos-
toperatorio,
cuya
anticoagulación
podría
generar
una
conversión
hemorrágica
del
infarto
cerebral.
Se
valoró,
además,
la
realiza-
ción
de
un
banding
de
la
arteria
pulmonar
para
preparar
el
VI,
desestimada por
la
inestabilidad hemodinámica de
la paciente con
hipoxemia marcada.
En
la evolución presenta
cuadro de
sepsis
con
trombocitopenia
severa, que demora
la reparación hasta
la 10.
a
semana de vida. Tras
la mejoría
del mismo,
se
decide
realizar
switch
arterial
primario,
inicialmente
bien
tolerado.
A
su
llegada
a
cuidados
intensivos
se
objetiva
disfunción
ventricular
izquierda
grave
en
el
ecocardio-
grama
(
vídeo
3
disponible
en
el material
adicional
de
la
versión
electrónica del artículo). Se
inicia ciclo de
levosimendán con mejo-
ría
clínica
y
ecocardiográfica progresiva hasta
la normalización de
la
fracción de eyección ventricular
izquierda
(
fig. 1
C y D;
vídeos 4 y
5
disponibles
en
el material
adicional de
la versión
electrónica del
artículo),
que
permite
realizar
el
cierre
de
tórax
diferido
el
tercer
día
postoperatorio.
Es
extubada
al
octavo
día
postoperatorio.
La
evolución
posterior,
tanto
en
cuidados
intensivos
como
en
planta
de
hospitalización,
es
buena,
no
presentando
complicaciones
y
permitiendo
el
alta
domiciliaria
3
semanas
después
de
la
cirugía
reparadora.
Discusión
Nuestra
intención
es
realizar una
revisión de
los protocolos de
actuación en el caso de una d-TGA/SI de presentación
tardía, a pro-
pósito del
caso
(
fig. 2
).
Para definir
la preparación del VI existen una serie de criterios
1
,
tales como el tipo de tabique
interventricular en el plano paraester-
nal eje corto,
la
ratio de presiones entre ambos ventrículos,
la masa
indexada
de VI > 35 g/m
2
o
la
ratio masa
indexada
de VI/volumen
indexado de VI > 1,5.
Existe
controversia de
si
a partir de
las
3 primeras
semanas de
vida es necesario preparar el VI cuando haya evidencia de regresión
de
la geometría del mismo.
El mantenimiento
de
la
geometría
del VI más
allá
de
las
3
pri-
meras
semanas
de
vida
depende
de:
la
existencia
de
un
ductus
arterioso permeable, el
tama˜no de
la CIA,
la existencia de una obs-
trucción
al
tracto
de
salida
del
VI
y
la
persistencia
de
presiones
pulmonares elevadas
1
.
Existen
varios
trabajos
que
apoyan
la
realización
de
un
switch
arterial
primario
en
d-TGA/SI
hasta
la
edad
de
3 meses,
indepen-
dientemente de
la geometría del VI
2-5
.
Además, Lev etal.
6
, en un estudio post mórtem en d-TGA/IVS en
61 pacientes
demostró
que
el
grosor
del VI
se mantiene
al menos
hasta
los 2 meses.
Por
encima
de
esta
edad,
existe
escasa
evidencia
pero
parece
segura
la necesidad de
realizar preparación del VI, ya sea mediante
banding de
la
arteria pulmonar
7
o mediante
el uso de
ECMO pos-
toperatoria.
Por
otra
parte,
existe
controversia
en
el
caso
del
banding
en
cuanto
al
tiempo
interestadio
hasta
la
realización
del
switch
arterial, si es necesario realizar una
fístula sistémico-pulmonar aso-
ciada, y si aumenta el riesgo de
insuficiencia aórtica y disfunción del
VI
tardía.
En cuanto al tiempo
interestadio, se ha demostrado que
lamayor
tasa
de
crecimiento
de
la masa
del VI
se
produce
en
las
primeras
48 h post-banding,
y que
llega
a
ser
el doble
aproximadamente
al








