476
Mesomélico,
del segmento medio o bajo de extremidades
superiores/inferiores. Se observa en variadas DE, entre ellas la
discondreosteosis de Leri Weill y el síndrome de Ellis van Creveld.
Acromélico,
de manos y/o pies, observado en displasias acro-
mélicas y acromesomélicas.
Manos y pies:
Habitualmente se incluye la radiografía de mano para evalua-
ción de la edad ósea, como evidencia de la maduración del
esqueleto. Las anomalías morfológicas de las manos son muy
frecuentes y variadas en las DE, por esto las radiografías deben
ser observadas con detalle, incluyendo todos los segmentos
óseos de la mano y las partes blandas, que pueden evidenciar
por ejemplo, sindactilias cutáneas.
Existen múltiples hallazgos que orientan el diagnóstico, como
por ejemplo, alteraciones metafisiarias o epifisiarias, dedos en
tridente en acondroplasia, sindactilias en síndrome de Apert,
alteraciones de ortejos y pulgares en síndrome de Rubinstein
Taybi (Figura 10), entre muchos otros.
Los pies contribuyen poco al diagnóstico de DE, aunque
muchas veces es posible encontrar anormalidades semejantes
a las observadas en la manos.
En los pacientes sin hallazgos específicos se recomienda
repetir el estudio después de dos años, especialmente si el
niño continúa en un bajo carril de crecimiento. Sabemos que
muchas alteraciones se hacen más evidentes en el tiempo. De
esto deriva también, la posibilidad de estudio de padres u otros
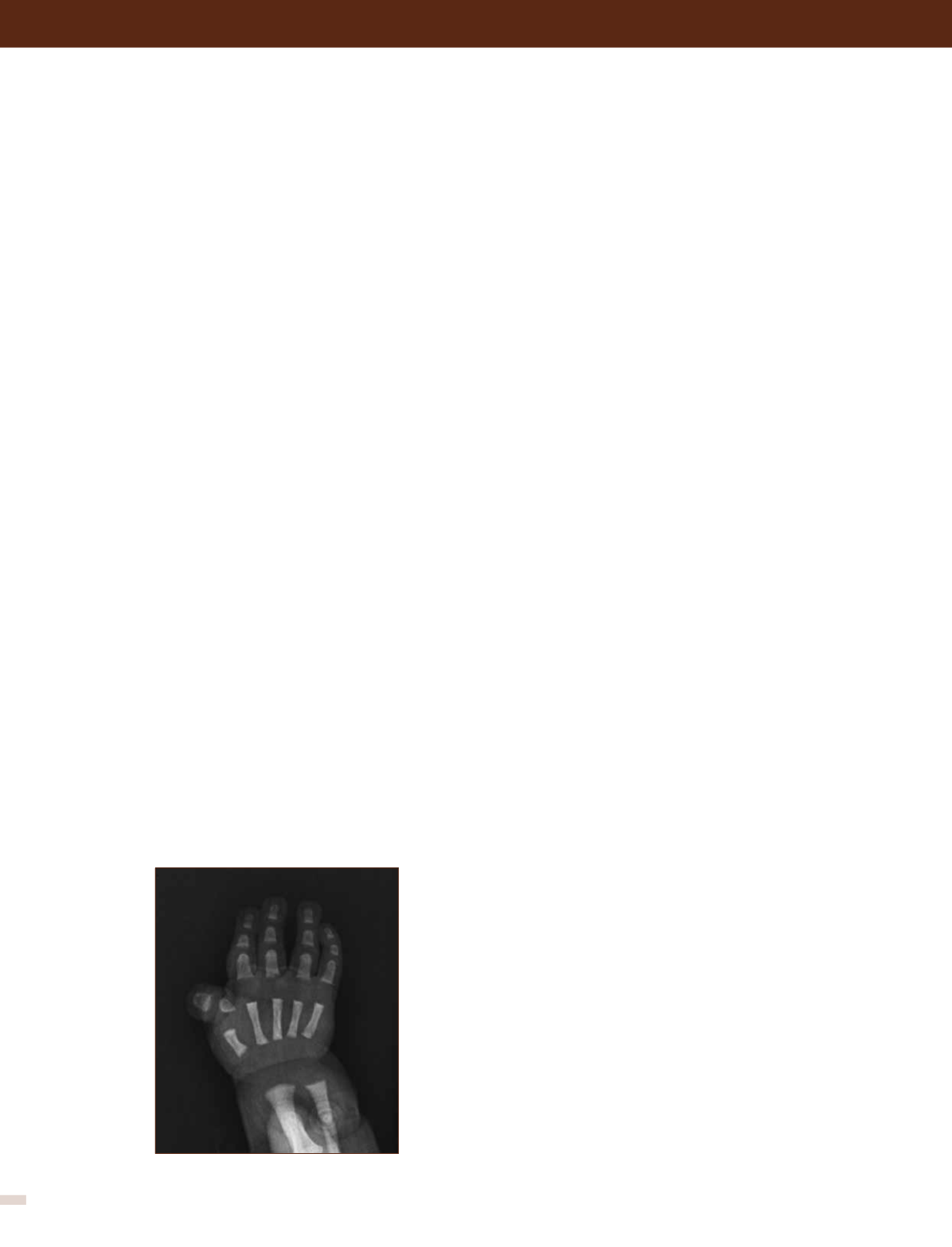
figura 10. Rx de mano obtenida en
período de recién nacido demuestra
alteración característica del dedo pulgar
correspondiente al síndrome de Rubenstein
Taybi
familiares afectados, al enfrentarnos a un niño pequeño con
sospecha clínica de DE.
La dosis de radiación involucrada en los estudios esqueléticos
acotados, efectuados con los equipos disponibles en la actua-
lidad, puede ser considerada baja por lo que el estudio radio-
lógico sigue siendo una herramienta diagnóstica útil y segura
en el estudio de pacientes con sospecha de DE, especialmente
niños con talla baja desproporcionada (8).
RECONSTRUCCIÓN DE EXTREMIDADES EN
DISPLASIAS ESQUELÉTICAS
Describiremos en qué consiste el manejo quirúrgico ortopédico
de los pacientes portadores de DE.
Las DE son un grupo muy heterogéneo de enfermedades y el
enfrentamiento quirúrgico de ellas apunta a corregir básica-
mente tres problemas comunes: deformidades de las extremi-
dades, desproporción y talla baja (11).
La técnica a utilizar, el
timing
y las alternativas de fijación del
hueso van a depender en gran medida del tipo de displasia, el
pronóstico de talla final y la edad del paciente. Asimismo, es
muy importante tener en consideración las expectativas del
paciente y sus padres al momento de plantear una intervención
de esta naturaleza.
Consideraciones anatómicas
Los pacientes con DE suelen tener huesos de menor tamaño
(longitud y/o diámetro) que lo correspondiente para su edad
(12). La mayoría presenta deformidades de distinta magnitud en
los huesos largos. La relación de longitud, entre los segmentos
proximal y distal de las extremidades también suele estar alterada
(12-14). Finalmente, la densidad mineral ósea también puede ser
anormal: desde huesos muy frágiles (osteogénesis imperfecta)
hasta huesos extremadamente duros (piknodisostosis o meloreos-
tosis) (15,16).
Todos estos factores deben ser considerados al momento de
planificar una intervención reconstructiva, de manera de elegir
el tipo de osteotomía, la ubicación de ésta, los implantes a
utilizar y el protocolo de rehabilitación a seguir.
Consideraciones etiológicas
Cada grupo de DE poseen algunas características distintivas a
considerar.
En primer lugar, debemos mencionar aquellas en las que existe
compromiso de la columna vertebral. Aunque existen expe-
riencias de alargamiento progresivo de columna mediante
fijación externa en animales (perros y ovejas) sin ocasionar
problemas neurológicos, en humanos no es planteable, por
[REV. MED. CLIN. CONDES - 2015; 26(4) 470-482]








